مطالب مشابه
- برنامه و جدول واکسیناسیون کودکان
- روش های رایج برای سنجش آزمایشگاهی سطح ویتامین D
- واکسن کووید 19 در بدن چگونه عمل می کند؟
- ضد انعقادهای طبیعی پلاسما (آنتی ترومبین، پروتئین C و S)
- پرسش و پاسخ های رایج درباره بیماری کرونا
- سیستم ایمنی انسان در برابر کرونا ویروس ها چگونه عمل می کند؟
- آزمایش های تشخیص ویروس کرونا
- الکتروفورز پروتئین سرم(SPEP)
دسته بندی مطالب
آزمایشهای سرولوژیک یا آنتی بادی کرونا
امروزه با توجه به شیوع بیماری کرونا در کشور و استفاده از انواع واکسنها، آزمایشهای سرولوژیک جهت رفع نیازهای تشخیصی موردتوجه قرارگرفته و توسعهیافتهاند. واکنشهای متقاطع، جهش و تنوع کرونا ویروسها و زمان مناسب سنجش آنتیبادیها از چالشهای آزمایشهای سرولوژیک کرونا است. بنابراین شناخت دقیق ویروس و انتخاب آزمایش آنتی بادی مناسب از اهمیت زیادی برخوردار است.
ویژگیهای تشخیصی ویروس عامل بیماری کرونا چیست؟
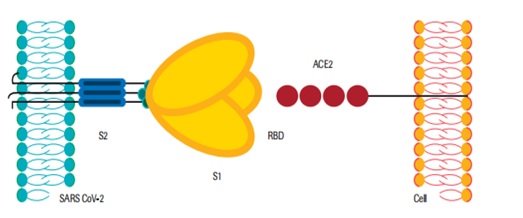
عامل بیماری کووید-19 یک RNA ویروس تکرشتهای پوششدار از خانواده کروناویروس ها به نامSevere Acute Respiratotry Syndrome CoronaVirus 2 (SARS-CoV-2)است. تعیین توالی کل ژنوم و بررسیهای فیلوژنیک نشان میدهد که کرونا ویروس عامل بیماری COVID-19 یک بتا کروناویروس است. ساختار مکان ژنی متصل شونده به رسپتور بسیار شبیه این ساختار در ویروس SARS-CoV بوده و هردوی این ویروسها از گیرندهی آنزیم 2 مبدل آنژیوتانسین (ACE2) برای ورود به سلول استفاده میکنند.
ژنوم این ویروس توسط یک نوکلئوکپسیدی (که حاوی یک آنتی ژن بسیار ایمونوژن به نام فسفوپروتئین نوکلئوکپسید و یا N Ag می باشد)، پوشانده می شود و این مجموعه داخل یک پوشش لیپوپروتئینی (envelope) قرار می گیرد. این پوشش از سه گروه پروتئین تشکیل شده است: پروتئین غشایی ((membrane protein، پروتئین پوشش (envelope protein) که این دو در viral assemble و یا جور و یا ترکیب کردن ویروس نقش دارند و پروتئین شاخکها (Spike Protein) که در اتصال ویروس به گیرندههای سلولی (بخصوص ACE2) نقش مهمی دارد.
پروتئین M (Membrane glycoprotein)
پروتئین M (پروتئین غشایی) دارای دومین انتهای Nاست که روی سطح خارجی پوشش ویروس قرارگرفته و 3 بار دور پوشش تابخورده است بهطوریکه انتهای C بلند آن داخل پوشش قرار میگیرد. این پروتئین نقش مهمی در گردهمایی قطعات مختلف ویروس بازی میکند.
پروتئین N (Nucleocapsid protein)
پروتئین مرکزی SARS-CoV-2 به نام پروتئین N یا پروتئین نوکلئوکپسید است که از اجزای پروتئینی داخل ویروس محسوب می گردد. این پروتئین احتمالا در تنظیم ساخت RNA ویروس دخالت دارد و با پروتئینM هنگام جوانه زدن ویروس همکاری می کند. مناطق شناسایی لنفوسیت های T کشنده نیز روی این پروتئین مشخص شده اند. پروتئین N در بین بتا کرونا ویروس ها از ساختار حفاظت شده ای برخوردار است، لذا بیشتر جهت تشخیص کروناویروس ها مورد استفاده قرار می گیرد.
نکته: درآزمایش واکنش زنجیره ای پلیمراز (PCR) که برای تشخیص کووید 19 انجام میشود ، دو ژن N و E از SARS-CoV-2 ملاک قطعی تشخیصSARS-CoV-2 محسوب شده و در صورت شناسایی تنها یکی از این ژنها ، نتیجه غیرقطعی خواهد بود.
پروتئینE ( Envelope protein)
پروتئین کوچک پوشش (E) قسمت انتهای C خود را داخل پوشش قرار داده و سپس دور پوشش تاب میخورد و انتهای Nخود را نیز داخل پوشش قرار میدهد. عملکرد آن شناختهشده نیست اما در ویروس SARS-COV این پروتئین همراه با پروتئین M و N برای تشکیل ساختار ویروسی و آزادسازی آن نقش مهمی دارد.
پروتئین Spike protein) S)
پروتئین Spike) S) از پوشش ویروس بیرون زده است و شکل شبیه تاج را ایجاد میکند. این قسمت بسیار گلیکوزیله است و هموترایمری را تشکیل می دهد که اتصال به غشای میزبان را وساطت می کند. آنتی ژن های اصلی محرک خنثی سازی آنتی بادی و همچنین نقاط هدف لنفوسیت های کشنده روی پروتئین S قرار دارد. اکثر واکسنهای کاندید شده تا به امروز که اطلاعاتشان در دسترس است، باهدف القای تولید آنتی بادی های خنثیکننده (neutralizing antibody) در برابر پروتئین (spike) S ویروسی عمل کرده تا از ورود ویروس از طریق گیرنده ACE2 انسانی، جلوگیری کنند.
خود پروتئین S از دو زیر واحد S1 و S2 تشکیلشده است که ساب یونیت S1 باعث اتصال ویروس به رسپتورها و ساب یونیت S2 مسئول ترکیب غشاء پوششی ویروس با غشاء سلول میزبان و انتقال ژنوم ویروس به داخل سلول (همجوشی) است. قسمتهای مختلف از پروتئین S میتواند بهعنوان آنتی ژن عمل کند.
آنتی ژن دامنه اتصال گیرنده و یا receptor-binding domain (RBD) قسمتی از ساب یونیت S1 است که به گیرندههای ACE2 در سطح سلولهای میزبان متصل میشود.
.
آزمایش آنتی بادی یا سرولوژی کرونا
آنتیبادیها پروتئینهایی هستند که به دنبال ابتلا به کرونا یا تزریق واکسن کرونا در بدن تولید میشوند و به ما کمک میکند تا با عفونتها مقابله کنیم و از ابتلای مجدد محافظت گردیم. اینکه این حفاظت تا چه میزان و چه مدت ادامه داشته باشد به عوامل زیر بستگی دارد.
اســاس آزمایــش ســرولوژی کرونا بــر پایه اتصــال آنتــی بادیها بــه آنتــی ژنهای اختصاصی کووید 19 است. حساسترین نشانگرهای سرولوژیکی، توتالآنتیبادیها هستند. از هفته دوم پس از شروع علائم بیماری، سطح این نشانگرها افزایش مییابد. گرچه الایزا IgM و IgG حتی در روز چهارم پس از شروع علائم مثبت هستند، اما سطوح بالاتر در هفته دوم و سوم بیماری مشاهده میشوند.
یافتههای دانشمندان نشان میدهد پس از هفته سوم شروع علائم بالینی بیماری، میزان IgM در بدن شروع به کاهش میکند و تا هفته پنجم به پایینترین سطح رسیده و در هفته هفتم تقریباً ناپدید میشود؛ اما IgG بیش از ۷ هفته در بدن باقی میماند.
آزمایش سنجش آنتیبادی IgM و IgG مبتنی بر الایزا، دارای ویژگی بیش از ۹۵٪ برای تشخیص کووید-۱۹ هستند. آزمایش نمونههای سرم همراه با PCR اولیه و دو هفته دوم میتواند دقت تشخیصی را افزایش دهد. میزان آنتی بادی IgM و IgG اختصاصی در بیماران مبتلابه کووید 19 پس از شروع علائم بهصورت نمودار زیر است.
انواع آزمایشهای اختصاصی آنتی بادی کرونا
سه نوع تست آنتی بادی میتواند پاسخ سیستم ایمنی بدن را در برابر کرونا بررسی کند.
-
آنتی بادی ضد اسپایک Anti Spike Ab
پروتئین اسپایک یک پروتئین ترانس ممبرین بزرگ و بهشدت گلیکوزیله شده است و نقش حیاتی در نفوذ به سلول میزبان و شروع عفونت بازی میکند.
-
آنتی بادی ضد جایگاه اتصال شونده ویروس به سلول میزبان Anti RBD Ab
منطقه RBD نسبت به سایر دومینهای پروتئین اسپایک بین کرونا ویروسها کمتر حفاظتشده و دارای اختصاصیت بالایی است. نگرانی عمده در شناسایی آنتی بادی به هنگام استفاده از RBD بهجای اسپایک با طول کامل، کاهش احتمالی حساسیت سنجش است. بااینحال در یک تحقیق مشاهده شد که بیش از 95 درصد از بیماران مبتلابه SARS-COV-2 ، 9 روز بعد از شروع علائم آنتی بادی ضد RBD را تولید نمودهاند. آنتی بادی ضد آنتی ژن RBD چند ماه پس از بیماری در سرم بیمار قابلشناسایی هستند، بنابراین میتواند بهعنوان هدف اصلی برای آنتی بادی های ضد SARS-COV-2 به کار رود.
نکته: آنتی بادی تولیدشده برعلیه قسمت RBD ویروس SARS-CoV-2 میتواند واکنش متقاطع با قسمت RBD ویروسهایی نظیر SARS-CoV-1 و MERS-CoV ایجاد کند، ولی از آنجائی که شیوع این ویروسها در حال حاضر بسیار کم است، بنابراین بعید است که چالش تشخیصی ایجاد کند.
-
آنتی بادی خنثیکننده ویروس Neutralizing Ab (NAb)
یک سری از آنتیبادیهایی که برعلیه قسمت RBD تولید میشود توانایی خنثی کردن اتصال ویروس به رسپتورهای ACE2 در سطح سلولهای میزبان را دارد که به آن Neutralizing Ab گفته میشود و نقش مهمی در ایمنی ناشی از واکسن برعلیه بیماری کووید-19 را دارد.
واکسنهای کرونا با تولید آنتیبادیهای نوترولیزان از همجوشی بین ویروس و غشای سلولی پیشگیری کرده و به مواد ویروسی اجازه ورود به سلول را نمیدهد و به از بین بردن عفونت در مراحل اولیه آن کمک میکند. بنابراین، اندازهگیری فراوانی این آنتیبادیها یکی از پارامترهای کلیدی برای ارزیابی اثرگذاری واکسنهای کرونا است.
به عبارتی تمام آنتیبادیهای که برعلیه قسمت RBD ایجاد میشود ممکن است قابلیت خنثیسازی ویروس را نداشته باشد.این آنتیبادیها در بررسی اثربخشی (efficacy) واکسنها ازنظر سیستم هومورال نقش مهمی دارند و در حدود 95 تا 98% بیماران مثبت میشود.
آزمایشهای آنتی بادی یا سرولوژی کرونا در چه مواردی استفاده میشود؟
-
شناســایی افرادی اســت که قبلاً به کووید 19 مبتلا شدهاند
-
انجام مطالعات اپیدمیولوژیک و شــیوع سر می
-
شناسایی اهداکنندگان احتمالی پلاسمای خون
-
ارزیابی پاســخ ایمنی نسـبت به واکسنها
-
تشـخیص بیماران علامتدار یا بدون علامت کرونا که تست RT-PCR شان منفـی است.
چه زمانی برای انجام آزمایشهای سرولوژیک کرونا مناسب است؟
یکی از مواردی که موجب میشود آزمایشهای سرولوژیک زیر سؤال قرار گیرند نتایج منفی آن در بیمارانی است که علائم بالینی یا رادیولوژی مثبت دارند. به نظر میرسد در بیشتر موارد این نتایج منفی کاذب به دلیل درخواسـت آزمایش در زمان نامناسب (عمدتاً کمتر از یک هفته از شروع بیماری) باشد.
زمان درخواســت و انجام آزمایشهای سرولوژیک بسیار مهم بوده و اگر از آنها در زمان مناســب اســتفاده نشــود جوابهای قابل قبولی حاصل نمیگردد. سه هفته بعد از شروع علائم بیماری کرونا و دو هفته بعد از تزریق واکسن بهترین زمان انجام تست سرولوژی کرونا است.
تفسیر نتایج آزمایشهای آنتی بادی کرونا
تفسیر نتایج آزمایشها نیازمند دانش پزشکی است و باید همراه با بررسی علائم بالینی و سوابق پزشکی بیمار باشد و توسط پزشک معالج انجام شود. در صورت دریافت نتیجه منفی آزمایش آنتی بادی، فرد واکسینه شده نباید نگران یا مضطرب باشد زیرا این آزمایش آنتی بادی های واکسنهای کرونای موجود را که در برابر پروتئین سنبل ویروس ایجادشدهاند، تشخیص نمیدهد.
همچنین نباید نتیجه مثبت آزمایش آنتی بادی کرونا خود را بهعنوان نشاندهندهی سطح خاصی از ایمنی یا مصونیت در برابر عفونت کرونا در نظر بگیرید. زیرا هنوز بهطور قطعی مشخص نیست که اثر محافظتی واکسنهای کرونا تا چه مدت در بدن پایدار است. بنابراین با فرض اینکه بهمرور این محافظت کاهش مییابد رعایت پروتکلهای بهداشتی و افزایش سطح ایمنی بدن بسیار مهم خواهد بود.
منابع:
https://www.news-medical.net/
https://www.nature.com/
https://www.labiotech.eu/
نویسندگان